زخم پای دیابتی چیست؟

زخم پای دیابتی یکی از عوارض جدی و رایج دیابت است که میتواند برای افراد مبتلا به این بیماری عواقب وخیمی داشته باشد. این مشکل اغلب ناشی از عوارض عروقی و اعصابی دیابت میباشد و میتواند باعث تشکیل زخمهای شایع و پیچیده در اطراف پاها گردد. به همین سبب، درک مفهوم زخم پای دیابتی باعث میشود تا به اهمیت پیشگیری و درمان صحیح آن پی ببریم و خیلی راحت از شر آن خلاص شویم. لذا، با ما همراه شوید تا اطلاعات مفیدی در خصوص این عارضه به شما بدهیم.
فیلم زخم پای دیابتی چیست؟
زخم پا در بیماران دیابت، یکی از عوارض شایع این بیماری است که در صورت مشاهده حتما باید سریعا به پزشک مراجعه کنید. فیلم زخم پای دیابتی چیست؟ شما را بیشتر با این بیماری آشنا می کند.
زخم پای دیابتی چیست؟
آیا میدانید زخم پای دیابت چیست؟ زخم پای دیابتی یک عارضه جدی دیابت است که در اثر آسیب عصبی و عروقی در پاها ایجاد میشود. این عارضه میتواند منجر به عفونت، قطع عضو و حتی مرگ شود.
همچنین بخوانید:
زخم پای دیابتی یک مشکل شایع و جدی در افراد مبتلا به دیابت است که به علت عوارض بر روی عروق و اعصاب به وجود میآید. افرادی که به دیابت مبتلا هستند، اغلب از مشکلات عروقی و اعصابی رنج میبرند که باعث کاهش حساسیت و عدم توانایی در تشخیص درد و آسیب میشود. زخمهای پای دیابتی معمولاً در نقاط فشاری مانند پاها و انگشتان شروع میشود و به دلیل کاهش جریان خون و افزایش خطر عفونت، به رشد و تعقیب ناتوانکننده میپردازد.
این زخمها ممکن است از آسیبهای کوچکی نظیر صدمات و خراشها شروع شده و در صورت عدم مراقبت و درمان مناسب، به مشکلات جدیتری از جمله عفونتهای باکتریایی تبدیل شوند؛ به طوری که میتوانند منجر به تشکیل بافت مرده (نکروز) شده و در نهایت باعث نیاز به جراحی و حتی بریدن اعضای پا شوند. از این رو، مراقبت دقیق از پوست و پای دیابتیها و درمان به موقع زخمها بسیار حیاتی است تا از ایجاد عوارض جدی جلوگیری شود.
انواع زخم پای دیابتی بر اساس شدت و عمق زخم
زخم پای دیابتی بر اساس شدت و عمق زخم به چند دسته تقسیم میشود. سیستم طبقهبندی واگنر یکی از رایجترین روشهای طبقهبندی زخم پای دیابتی است که زخمها را در شش درجه طبقهبندی میکند:
درجه ۰:
در این درجه هنوز زخمی ایجاد نشده، اما بیمار در معرض خطر ابتلا به زخم پای دیابتی است. این افراد ممکن است دارای نوروپاتی یا بیماری عروق محیطی باشند.
درجه ۱:
زخم سطحی که تا درم (لایه دوم پوست) پیشروی کرده است. این زخمها معمولاً بدون عفونت هستند و به سرعت بهبود مییابند.
درجه ۲:
زخم عمیقتر که تا لایههای زیرین اپیدرم (لایه بیرونی پوست) پیشروی کرده و ممکن است تاندون یا استخوان مشخص باشد. این زخمها ممکن است عفونی شوند و نیاز به مراقبت بیشتری دارند.
درجه ۳:
زخم عمیق همراه با آبسه و استئومیلیت (عفونت استخوان). این زخمها بسیار جدی هستند و نیاز به درمان فوری و آنتیبیوتیک دارند.
درجه ۴:
گانگرن انگشتان پا. در این مرحله، بافت انگشتان پا به طور کامل مرده است و باید قطع عضو انجام شود.
درجه ۵:
گانگرن تمام پا. در این مرحله، کل پا تحت تأثیر بافت اسکار و گانگرن قرار گرفته است و قطع عضو ضروری است.
انواع زخم پای دیابتی بر اساس نوع عفونت
علاوه بر سیستم طبقهبندی واگنر، زخمهای پای دیابتی میتوانند بر اساس نوع عفونت نیز طبقهبندی شوند:
زخمهای بدون عفونت:
این زخمها تمیز و بدون ترشحات هستند و هیچ علامتی از عفونت مانند قرمزی، تورم یا درد وجود ندارد.
زخمهای عفونی موضعی:
این زخمها دارای ترشحات چرکی هستند و ممکن است با علائمی مانند قرمزی، تورم و درد همراه باشند.
زخمهای عفونی سیستمیک:
این زخمها با علائم عفونت سیستمیک مانند تب، لرز و افزایش ضربان قلب همراه هستند.
نوع درمان زخم پای دیابتی به شدت و نوع زخم بستگی دارد. زخمهای درجه ۰ و ۱ معمولاً با مراقبتهای ساده مانند تمیز نگه داشتن زخم و کنترل قند خون بهبود مییابند. زخمهای درجه ۲ و ۳ نیاز به مراقبتهای بیشتری مانند پانسمان، آنتیبیوتیک و درمانهای موضعی دارند. اما متاسفانه زخمهای درجه ۴ و ۵ نیاز به قطع عضو دارند.
مراحل اولیه زخم پای دیابتی
بر خلاف عارضههای بیماری دیابت نوع یک، مراحل اولیه زخم پای دیابتی معمولاً با آسیبهای کوچک شروع میشود که به دلیل کاهش حساسیت در پوست و اعصاب پا، ممکن است فرد به آنها توجه نکند. به عبارت دیگر، شخص ممکن است نتواند احساس کند که پاهایش صدمه دیده است. این آسیبها میتوانند ناشی از فشارهای مداوم، فرسایش پوستی یا صدمات جزئی باشند.
در مرحله بعدی، به دلیل کاهش جریان خون در اطراف زخم و ناتوانی بدن در تعمیر بافتهای آسیب دیده، زخم به طور طبیعی به زمان بیشتری برای شفا پیدا میکند. این باعث میشود زخم بیشتر عمیق شود و در برخی موارد بافتهای مرده (نکروز) شکل بگیرند. در این مرحله، خطر عفونت افزایش مییابد و ممکن است نیاز به مراقبت پزشکی و داروهای ضد عفونی شود تا جلوی عفونتهای جدی گرفته شود. به طور کلی، مراقبت دقیق از پوست و پای دیابتی و اقدامات پیشگیری از ایجاد زخمها، بسیار حیاتی است تا از پیشرفت آسیب و ایجاد مشکلات جدیتر جلوگیری شود.
همچنین بخوانید:
عوامل خطرآفرین و تشدیدکننده زخم پای دیابتی
عوامل زیر بسیار در تشدید زخم پای دیابتی ها موثر هستند:
- کنترل ضعیف قند خون
- نوروپاتی
- بیماری عروق محیطی
- سابقه زخم پای دیابتی
- سیگار کشیدن
- چاقی
- سن بالای ۶۵ سال
علل زخم پای دیابتی
نوروپاتی:
دیابت میتواند به اعصاب پا آسیب برساند و باعث بیحسی، سوزن سوزن شدن و درد در پاها شود. این بیحسی میتواند باعث شود که افراد متوجه آسیبدیدگی پاهای خود نشوند و زخمها بدون درمان رها شوند.
بیماری عروق محیطی:
دیابت میتواند به رگهای خونی پا آسیب برساند و جریان خون را به پاها کاهش دهد. این امر میتواند باعث شود که زخمها به آرامی بهبود یابند و بیشتر در معرض عفونت قرار گیرند.
خشکی پوست:
افراد مبتلا به دیابت بیشتر در معرض خشکی پوست پا هستند. پوست خشک میتواند ترک بخورد و راهی برای ورود باکتریها به بدن ایجاد کند.
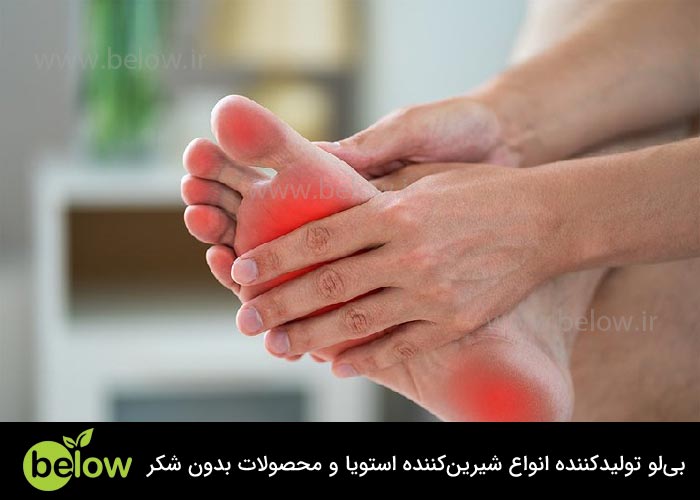
علائم زخم پای دیابتی
- قرمزی، تورم یا گرمی در پا
- درد، سوزن سوزن شدن یا بیحسی در پا
- ترشحات از زخم
- بوی بد زخم
- تغییر رنگ پوست در اطراف زخم
عوارض زخم پای دیابتی
زخم پای دیابتی میتواند منجر به عوارض جدی، از جمله موارد زیر شود:
عفونت:
عفونت میتواند به استخوان و مفاصل گسترش یابد و منجر به قطع عضو شود.
گانگرن:
گانگرن مرگ بافت است که میتواند منجر به قطع عضو شود.
قطع عضو:
در برخی موارد، ممکن است برای جلوگیری از گسترش عفونت یا گانگرن، نیاز به قطع عضو باشد.
مرگ:
در موارد نادر، زخم پای دیابتی میتواند منجر به مرگ شود.
پیشگیری از زخم پای دیابتی
برای پیشگیری از زخم پای دیابتی، مراقبت دقیق از پوست و پای دیابتی بسیار ضروری است. اقداماتی مانند رعایت بهداشت پوست، برش ناخنها به صورت منظم، استفاده از کفشهای مناسب، کنترل قند خون و مراجعه به پزشک برای بررسی و درمان مشکلات پوستی و عصبی به پیشگیری از زخمهای پای دیابتی کمک میکند. توجه داشته باشید که کنترل صحیح میزان قند خون در افراد دیابتی یک امر ضروری در پیشگیری زخم پا خواهد بود.
همچنین بخوانید:
علاوه بر این، برنامهریزی منظم برای فعالیت بدنی، اندازهگیری منظم فشار خون و کنترل شاخصهای دیابت مانند قند خون و HbA1c نیز میتواند به حفظ سلامت پای دیابتی کمک کند. به طور خلاصه، توجه به این نکات و اقدامات پیشگیرانه میتواند خطر ایجاد زخمهای پای دیابتی را کاهش دهد و به افراد مبتلا به دیابت کمک کند تا از عوارض جدیتری جلوگیری کنند.
درمان زخم پای دیابتی
درمان زخم پای دیابتی باید به شیوههای چندگانه و چند جنبهای انجام شود. این شامل مراقبت از زخم و پوشش آن، کنترل عوارض مرتبط مانند عفونت و بهبود جریان خون، و مدیریت درمانهای دیابت است.
اولین مرحله در درمان زخم پای دیابتی، پاکسازی مناسب زخم است. سپس، کنترل عفونت با استفاده از ضد عفونیها و همچنین مصرف آنتی بیوتیکها نیز لازم است. در صورت لزوم، عمل جراحی میتواند صورت بگیرد تا بافتهای مرده حذف شده و زخم تمیز شود. همچنین، مدیریت دقیق دیابت با کنترل قند خون (جایگزین کردن شکر با شیرین کننده استویا)، کنترل فشار خون و استفاده از داروهایی که به بهبود جریان خون کمک میکنند (مانند آسپیرین) نیز بسیار حیاتی است.
درمان فیزیوتراپی نیز میتواند در بهبود جریان خون و بهبود موقعیت زخم کمک کند. به طور کلی، هماهنگی بین گروههای مختلف درمانی از جمله پزشکان، پرستاران، فیزیوتراپیستها و متخصصان تغذیه میتواند بهترین نتیجه را در درمان زخم پای دیابتی به ارمغان آورد.
بهترین پماد برای درمان زخم پای دیابتی
انتخاب بهترین پماد برای درمان زخم پای دیابتی به عوامل متعددی از جمله اندازه و نوع زخم، حالت عفونت، وضعیت عوارض مرتبط و توصیههای پزشک بستگی دارد. اما برخی از پمادهای مورد استفاده در درمان زخم پای دیابتی عبارتاند از:
پمادهای آنتیبیوتیک:
این پمادها معمولاً برای کنترل و پیشگیری از عفونتها استفاده میشوند. معمولاً حاوی مواد مانند نئومایسین و بکتریسین هستند.
پمادهای رگال:
این نوع پمادها باعث افزایش رشد بافت و ترمیم زخم میشوند. اغلب حاوی مواد مانند زینک اکسید و سولفادیازین هستند.
پمادهای آنتیفانگال:
اگر زخم دارای علائم عفونت قارچی است، پمادهای ضد قارچ مانند کلوتریمازول ممکن است توصیه شود.
پمادهای آلژینات:
این پمادها از طریق ایجاد محیط مرطوب در زخم، به ترمیم آسیبها کمک میکنند.
همچنین، مهم است که همواره با توصیه و نظر پزشک خود، از پمادها و روشهای مناسب برای درمان زخم پای دیابتی استفاده کنید.
اما بهترین روش درمان زخم پای دیابتی، همان پیشگیری است. بدین صورت که قبل از اینکه مبتلا به این بیماری شوید و به نحوی در مرحله پیش دیابت هستید، با چند تغییر در لایف استایل خود، از ابتلا به این بیماری و عوارض این چنینی در امان بمانید.
همچنین بخوانید:
نتیجه گیری زخم پای دیابتی چیست؟
در کل، زخم پای دیابتی یکی از عوارض جدی و پیچیده دیابت است که نیازمند مراقبت و درمان مناسب است. اصولی مانند مراقبت دقیق از پوست، کنترل قند خون با مصرف استویا و مشاوره با پزشک میتواند بهبود درمان زخمهای پای دیابتی و پیشگیری از عوارض جدی آن را فراهم آورد. اطلاعات بیشتر درباره این موضوع و توصیههای پزشکی میتواند به افراد مبتلا به دیابت کمک کند تا برای حفظ سلامت پای خود تدابیر مناسبی را اتخاذ کنند و از وقوع زخمهای پای دیابتی جلوگیری نمایند.